飞秒手术对角膜厚度要求:安心临界值及二次手术可能性解读!
发布时间:2025-04-13 09:00:00
发布时间:2025-04-13 09:00:00
角膜厚度是决定能否进行飞秒激光手术的关键指标之一。根据临床数据统计,我国约有12%的近视患者因角膜厚度不足而被拒绝手术。正常人的中央角膜厚度约为500-550微米,而手术安心阈值通常设定在480微米以上。
角膜基质层保留厚度是手术安心性的核心指标。医师共识指出,术后剩余角膜基质层厚度不应低于250微米,这是维持角膜结构稳定性的更低要求。部分高端设备如蔡司VisuMax系统,通过优化激光参数可将安心阈值适当降低至230微米。
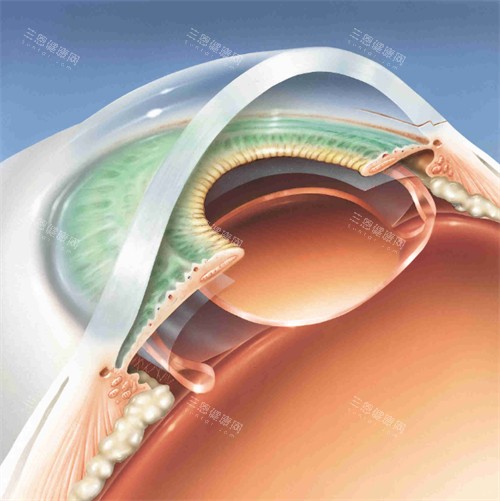
理想厚度:550微米以上
临界厚度:480-500微米
风险厚度:低于480微米
全飞秒SMILE手术每矫正100度近视约消耗12-15微米角膜,而半飞秒LASIK手术由于需要制作角膜瓣,每100度消耗量达到15-18微米。PRK表面切削手术虽然不制作角膜瓣,但整体消耗量与LASIK相当。
总消耗量=基础切削量(设备相关)+度数矫正量×每度消耗系数
以矫正600度近视为例:
全飞秒:130μm(基础)+600×0.13=208μm
半飞秒:160μm+600×0.16=256μm
当角膜厚度处于480-500微米临界值时,需进行角膜生物力学检测。新研究显示,角膜滞后量(CH)和角膜阻力因子(CRF)的测量能更明确预测术后稳定性。CH值低于8.5mmHg的患者,即使角膜厚度达标也应谨慎手术。
二次增效手术的角膜要求更为严格:
初次术后剩余基质层需≥250微米
二次手术前角膜总厚度需≥400微米
两次手术间隔不少于6个月
对于角膜厚度不足480微米的患者,可考虑:
ICL晶体植入术:不消耗角膜组织,矫正范围广(50-1800度)
PRK升级方案:如TransPRK,采用智能脉冲技术减少20%角膜消耗
角膜交联联合手术:增强角膜强度,使临界厚度患者手术成为可能
数据显示,选择替代方案的患者满意度达92%,较强行进行飞秒手术的78%有明显提升。
术后角膜愈合分为三个阶段:
急性期(0-7天):上皮层修复
亚急性期(8-30天):基质层重构
稳定期(31-180天):生物力学强度改善
建议术后监测频率:
1周:每日检查
1个月:每周检查
第3个月:半月检查
第6个月:齐全生物力学评估
使用Pentacam角膜地形图仪可检测到0.1微米的厚度变化,早期发现角膜扩张风险。临床数据显示,规范随访可使并发症发生率降低67%。
